En Italie, le cancer du sein occupe une place à part : c’est la tumeur maligne la plus courante chez les femmes (près d’un tiers des cancers) et la première cause de mortalité liée aux maladies oncologiques (17 % des décès).
Le sein est constitué de plusieurs tissus :
- Le tissu glandulaire, qui comprend les glandes mammaires et se divise en :
- les lobules, responsables de la production du lait,
- les canaux, qui acheminent le lait jusqu’au mamelon pour être évacué.
- Le tissu adipeux (la graisse).
Les cancers du sein peuvent donc se développer à partir de ces tissus :
- Le tissu glandulaire :
- les canaux galactophores (cancer canalaire, représentant la majorité des cas, environ 90 %),
- les lobules (carcinome lobulaire).
- Le tissu adipeux, mais ce type de tumeur reste rare.
Les tumeurs bénignes restent localisées dans le sein, sans envahir d’autres organes. Une fois retirées, elles ne récidivent pas. À l’inverse, une tumeur maligne a tendance à s’étendre aux tissus voisins et possède le potentiel de se propager à distance (métastases). L’évolution du cancer du sein dépend donc de son niveau de dissémination :
- Stade 0 (carcinome in situ) : état précancéreux ou tumeur peu agressive,
- Stade 1 : tumeur de petite taille, localisée, sans atteinte des tissus proches,
- Stade 2 : tumeur plus grande ou de petite taille mais impliquant des ganglions lymphatiques sous l’aisselle,
- Stade 3 : cancer avancé, atteignant les ganglions lymphatiques axillaires et/ou les tissus avoisinants,
- Stade 4 : tumeur ayant diffusé à d’autres parties du corps via des métastases.
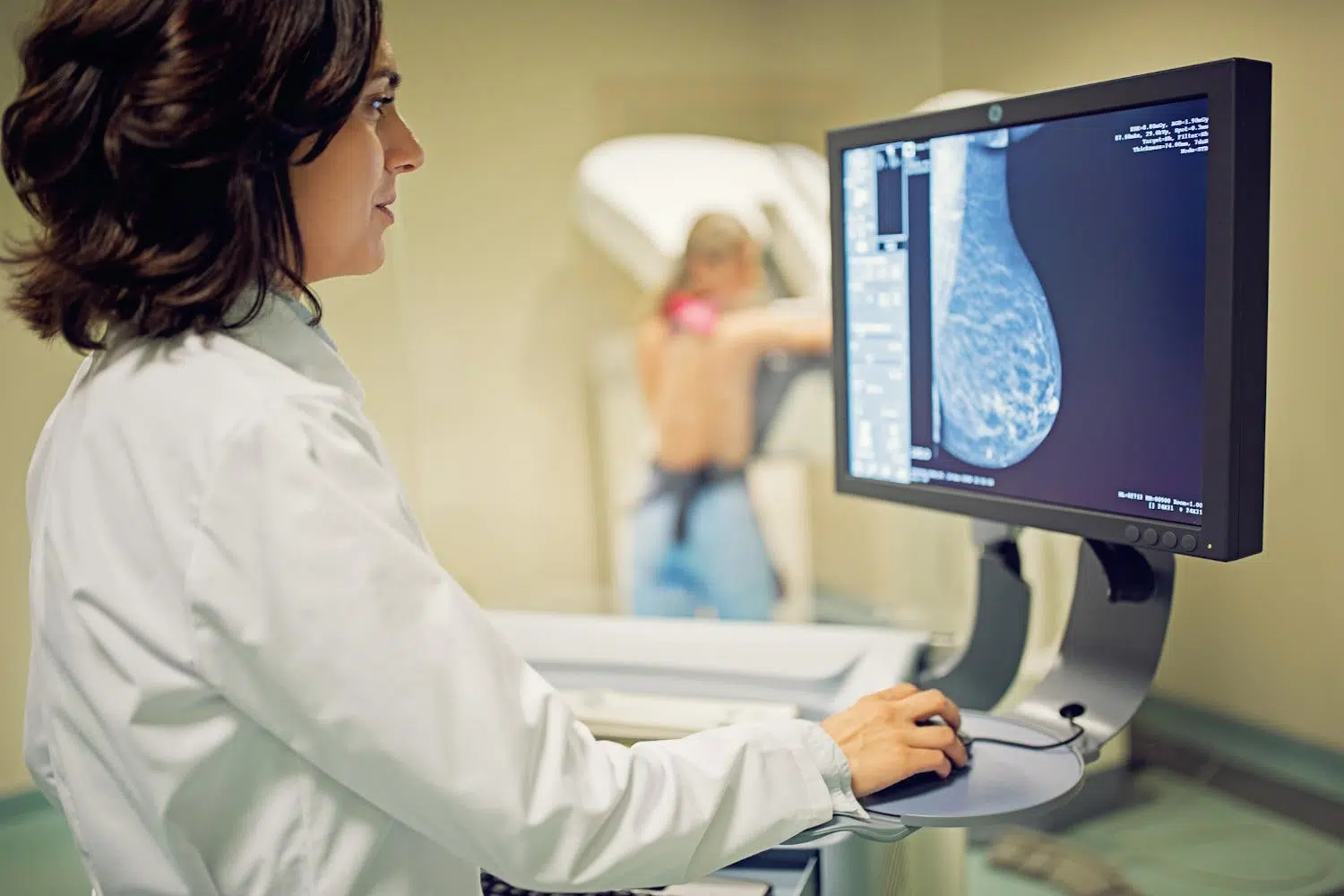
Repérer la maladie tôt change la donne. L’autopalpation mammaire régulière et la participation aux programmes de dépistage par mammographie, proposés gratuitement dans le cadre des campagnes nationales, augmentent nettement les chances de guérison.
Istock.com/praetorianPhoto
Le cancer du sein chez l’homme existe aussi, même s’il demeure exceptionnel : moins d’un cas sur 600 chez les hommes italiens.
survie
En l’espace de quelques décennies, la survie à cinq ans après un diagnostic de cancer du sein a progressé de façon spectaculaire. Grâce aux avancées en matière de dépistage et de traitements, la majorité des patientes diagnostiquées à un stade très précoce (stade 0) atteignent une survie à cinq ans proche de 100 % selon l’AIRC. Plus le diagnostic est tardif, plus ce pourcentage diminue.
Certains paramètres influencent le pronostic et la trajectoire de la maladie :
- Le nombre de ganglions lymphatiques atteints par des métastases : c’est le facteur déterminant. Plus de quatre ganglions touchés témoignent d’une pathologie particulièrement agressive,
- La taille de la tumeur,
- Le degré d’agressivité des cellules (déterminé par un examen histologique),
- L’âge au moment de l’apparition : les femmes touchées entre 20 et 30 ans présentent un pronostic moins favorable,
- La présence de métastases dès le diagnostic,
- L’existence d’un noyau central fibreux, indicateur d’une privation chronique d’oxygène,
- L’existence d’une mutation des gènes BRCA (détaillée plus bas).
Globalement, la survie à cinq ans après le diagnostic tourne autour de 90 %.
Un autre paramètre entre en jeu : la nature même de la tumeur. Nos cellules, cancéreuses ou non, disposent de récepteurs à leur surface, des protéines qui réagissent à diverses molécules, dont certaines hormones.
Chez certaines patientes, les cellules cancéreuses du sein présentent :
- Des récepteurs aux œstrogènes et à la progestérone : sous l’effet de ces hormones, la tumeur peut croître. Pourtant, ce type de cancer évolue plus lentement et se révèle souvent moins menaçant que les formes dépourvues de ces récepteurs.
- Des récepteurs HER2 (facteur de croissance épidermique humain) : dans un cas sur cinq environ, les cellules cancéreuses sont saturées de ces récepteurs, ce qui les rend particulièrement agressives et rapides à se multiplier, avec un pronostic moins optimiste.
Causes et facteurs de risque
La cause exacte du cancer du sein reste souvent insaisissable. Cependant, la recherche a permis d’identifier une série de facteurs qui augmentent la probabilité de développer cette maladie, même si leur mode d’action précis n’est pas toujours élucidé.
Voici les éléments qui pèsent le plus dans l’apparition d’un cancer du sein :
- L’âge : près de 60 % des cancers du sein surviennent après 60 ans.
- La maladie touche plus fréquemment la population occidentale que les régions les moins favorisées.
- Antécédent de cancer du sein : avoir déjà été touchée expose davantage à une récidive, y compris sur l’autre sein.
- Hérédité familiale : les femmes ayant un parent proche (mère, sœur) atteint présentent un risque accru.
- Facteurs génétiques : 5 à 10 % des patientes sont porteuses d’une mutation héréditaire, notamment sur les gènes BRCA1 et BRCA2, des gènes qui, lorsqu’ils sont altérés, perdent leur rôle de frein à la multiplication cellulaire. Une mutation multiplie par 5 à 8 le risque de développer un cancer du sein, souvent plus tôt dans la vie et sur les deux seins.
- Facteurs hormonaux : une exposition prolongée aux hormones féminines augmente le risque. Plusieurs situations entrent en ligne de compte :
- règles précoces,
- ménopause tardive,
- première grossesse tardive,
- absence de grossesse,
- prise prolongée de pilule contraceptive (le risque diminue après 10 ans d’arrêt),
- traitement hormonal substitutif à la ménopause.
- Grossesse et allaitement : sur le court terme, ils augmentent légèrement le risque, mais à long terme, ils tendent à protéger du cancer du sein.
- Facteurs alimentaires : l’obésité, qui accroît la quantité d’œstrogènes circulants, favorise l’apparition des tumeurs mammaires. À l’inverse, une activité physique régulière agit comme un bouclier protecteur.
- Une exposition élevée à l’insuline (comme dans le diabète ou une mauvaise tolérance au sucre) est aussi associée à un risque augmenté.
- Consommation d’alcool.
- Tabac.
- Facteurs environnementaux : certains produits chimiques présents dans l’environnement ou sur le lieu de travail (hydrocarbures aromatiques polycycliques, amines hétérocycliques) sont incriminés.
- L’exposition à des radiations avant 30 ans, y compris lors de traitements antérieurs, augmente la probabilité d’un cancer du sein.
Les symptômes
Dans la moitié des cas, le cancer du sein apparaît dans le quadrant supéro-externe. Les autres localisations sont moins fréquentes, y compris autour du mamelon.
Aux premiers stades, la maladie avance silencieusement, ce qui retarde souvent son identification. Lorsqu’elle progresse, plusieurs signes peuvent apparaître :
- un nodule dans un sein (parfois, la peau au-dessus prend un aspect de peau d’orange, signe d’adhérence de la tumeur à la peau),
- des ganglions durs et palpables sous l’aisselle du côté concerné, généralement indolores,
- une douleur dans la poitrine (survenant tardivement),
- un gonflement localisé du sein,
- un écoulement de sang ou de liquide anormal par le mamelon (en cas d’écoulement bilatéral, la cause est généralement hormonale),
- un mamelon rétracté,
- une modification de la taille ou de la forme du sein.
Beaucoup de femmes s’inquiètent lorsqu’elles ressentent une douleur au sein, mais, selon les études, ce symptôme isolé au début de la maladie est souvent lié à des variations hormonales, pas à un cancer.
Dans certains cas, le premier signe se manifeste à distance, dans un organe éloigné, révélant que la tumeur a déjà métastasé. Par exemple :
- douleurs osseuses ou fractures si les os sont atteints,
- toux ou difficultés respiratoires en cas d’atteinte pulmonaire.
Il existe aussi une forme particulière : la maladie de Paget du mamelon, un cancer canalaire qui touche également la peau du mamelon. Elle se manifeste par :
- une lésion croûteuse ou squameuse sur le mamelon,
- un écoulement anormal,
- la découverte d’une masse au sein lors de l’examen.
Métastases
Un cancer du sein dit métastatique (stade 4) a déjà migré vers d’autres organes. Ce processus s’effectue généralement en plusieurs étapes :
- Les cellules cancéreuses infiltrent les tissus sains voisins, qui peuvent à leur tour subir une transformation maligne,
- Elles accèdent à la circulation sanguine ou lymphatique, ce qui leur permet d’atteindre d’autres organes à distance,
- Lorsqu’elles arrivent dans un capillaire, elles s’installent et commencent à proliférer sur ce nouveau site,
- De nouvelles tumeurs secondaires (métastases) se forment.
Les organes les plus souvent concernés sont, dans l’ordre :
- les os (colonne vertébrale, fémur, bassin, crâne, côtes),
- les poumons,
- le foie,
- le cerveau,
- les ovaires.
Parfois, les métastases se manifestent des mois, voire des années après le premier diagnostic ou traitement. Près de 30 % des femmes atteintes d’un cancer du sein à un stade initial développeront un jour une maladie métastatique.
Il faut rappeler qu’une métastase reste composée de cellules mammaires. Ainsi, si la tumeur se propage à l’os, la lésion secondaire reste constituée de cellules de cancer du sein, et non d’os.
Diagnostic
Tout commence par l’examen clinique : observer la forme du sein, vérifier la symétrie et repérer d’éventuelles modifications de la peau.
La palpation du sein et des aires axillaires suit, à la recherche de ganglions suspects. Certains signes évoquent un cancer :
- Une masse dans le sein, avec les caractéristiques suivantes :
- ferme à la palpation,
- habituellement indolore,
- aux contours irréguliers et mal définis,
- attachée aux plans profonds ou à la peau (signe d’atteinte locale),
- Un écoulement sanguin du mamelon,
- La présence de ganglions axillaires à l’aspect suspect (identiques à une tumeur mammaire).
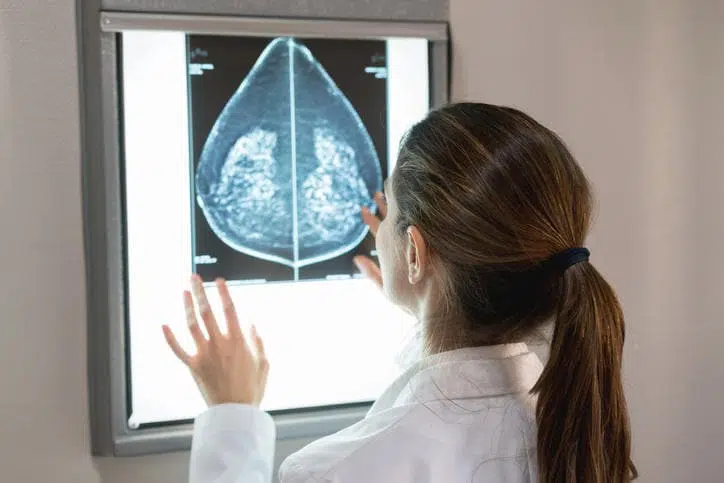
L’examen physique, toutefois, ne suffit pas. La structure même du sein peut masquer des masses profondes. C’est là que les examens complémentaires entrent en jeu :
Istock.com/Andresr
- La mammographie : cet examen radiologique expose à une faible dose de rayons X et permet de repérer des lésions non palpables ou des microcalcifications,
- L’échographie : elle distingue un kyste (rempli de liquide) d’une masse solide,
- En cas de doute, la biopsie permet de prélever un petit échantillon pour analyse, afin d’identifier la nature exacte des cellules (examen microhistologique ou cytologique),
- Plus rarement, on a recours à l’IRM mammaire.
Thérapie et soins
Le traitement de référence d’une tumeur maligne du sein reste la chirurgie, avec ablation de la lésion.
Selon l’étendue du cancer, plusieurs techniques sont employées :
- Résection mammaire large : la tumeur et une portion de tissu sain autour sont retirées,
- Quadrantectomie : un quadrant du sein est enlevé,
- Mastectomie sous-cutanée : toute la glande mammaire et l’aréole sont retirées, mais la peau est préservée,
- Mastectomie totale : ablation complète du sein, parfois des ganglions axillaires et des muscles pectoraux.
L’ablation des ganglions lymphatiques axillaires peut provoquer des complications comme la lymphangite ou le lymphœdème (gonflement du bras dû à une accumulation de lymphe). Pour éviter d’exposer inutilement la patiente à ces risques, les chirurgiens évaluent le ganglion sentinelle :
- Si ce ganglion est atteint, les autres ganglions axillaires sont retirés,
- Sinon, ils sont préservés.
Après l’opération, une analyse approfondie des cellules cancéreuses oriente vers le traitement le mieux adapté pour limiter le risque de métastases. Plusieurs options sont envisageables :
- Radiothérapie (généralement cinq jours par semaine sur cinq à six semaines),
- Chimiothérapie,
- Traitement hormonal (endocrinothérapie).
La radiothérapie utilise les rayons X pour détruire les cellules cancéreuses. Elle peut précéder ou suivre la chirurgie. Elle a permis de développer des interventions plus conservatrices, en stérilisant les foyers tumoraux avant l’opération.
La chimiothérapie réduit le risque de récidive et améliore les taux de survie. Administrée avant une opération, elle permet parfois de diminuer la taille de la tumeur et donc de limiter l’étendue de la chirurgie.
Chez les patientes dont la tumeur présente des récepteurs hormonaux, un traitement spécifique peut être proposé :
- Le tamoxifène (antioestrogène), qui nécessite un suivi gynécologique régulier en raison d’effets secondaires possibles (risque accru de phlébite ou de cancer de l’utérus),
- Les inhibiteurs de l’aromatase,
- Les analogues de la LH-RH,
- Le trastuzumab (Herceptin), un anticorps monoclonal.
Prévention
Le dépistage organisé reste la pierre angulaire de la prévention, car le cancer du sein évolue souvent sans signe d’alerte.
Le Ministère de la Santé recommande une mammographie tous les deux ans entre 50 et 69 ans (avec des adaptations possibles selon les régions et les risques individuels). Pour les femmes ayant des antécédents familiaux marqués, les contrôles débutent parfois dès 40 ou 45 ans.
Un examen gynécologique annuel est conseillé, quel que soit l’âge, afin de compléter la surveillance mammaire.
L’autopalpation régulière peut aussi permettre de détecter des changements inhabituels, même si elle ne remplace ni la mammographie ni la visite médicale annuelle.
Le mode de vie a aussi son influence sur la prévention du cancer du sein. Adopter certains comportements limite les risques :
- rester active et pratiquer une activité physique régulière,
- privilégier une alimentation pauvre en graisses et riche en légumes.
Edité par Dr. Giovanna Celia, médecin chirurgien